- nemocnicasaca.sk
- wikiskripta.eu
- wikipedia.org
- urgmed.sk - STEMI
- kardioklub.biznisweb.sk
- mayoclinic.org - Crise cardiaque
- nejm.org - Comparaison entre l'angioplastie immédiate et la thérapie thrombolytique dans l'infarctus aigu du myocarde
- health.harvard.edu - Crise cardiaque (infarctus du myocarde)
Infarctus du myocarde : pourquoi survient-il, quelles sont les manifestations de l'infarctus aigu ?

L'infarctus du myocarde, ou même la crise cardiaque, est une forme aiguë de la maladie coronarienne. L'ischémie (anémie) résulte de l'obstruction d'un vaisseau coronaire qui transporte le sang vers les cellules du muscle cardiaque. La principale cause est la fermeture soudaine ou le rétrécissement prolongé d'un vaisseau sanguin.
Symptômes les plus courants
- Douleur fulgurante entre les omoplates
- Malaise
- Douleur thoracique
- Douleur dans les doigts
- Douleur se propageant dans l'épaule
- Spiritualité
- Cuir bleu
- Transpiration
- Nausées
- Hypertension artérielle
- L'île de Lung
- Troubles de la conscience
- Anxiété
- Ralentissement du rythme cardiaque
- Faiblesse musculaire
- Pression sur la poitrine
- Fatigue
- Vomissements
- Hypertension artérielle
- Confusion
- Accélération du rythme cardiaque
Caractéristiques
En cas d'ischémie des cellules du muscle cardiaque, il s'agit d'une crise cardiaque.
Les questions qui vous intéressent le plus souvent sont les suivantes : Pourquoi cela se produit-il et quels sont les symptômes ? Qu'est-ce qu'un infarctus transmural, existe-t-il un infarctus transitoire ? Quelles sont les limites après un infarctus et ses complications ou risques ? Que signifie le terme infarctus de la paroi antérieure, postérieure/inférieure ?
Un infarctus du myocarde est un infarctus cellulaire aigu qui ne coagule pas, c'est pourquoi il est également appelé infarctus aigu du myocarde (IAM).
Si les cellules du muscle cardiaque sont privées d'apport sanguin, d'alimentation et d'oxygénation pendant une longue période, il se produit une nécrose (leur mort) dans la zone alimentée par le vaisseau cardiaque obstrué.
L'infarctus du myocarde est l'une des causes les plus fréquentes de décès dans le monde.
Les vaisseaux cardiaques sont ceux qui irriguent le cœur lui-même. Ils sont également appelés vaisseaux coronaires ou coronaires. Un processus pathologique à long terme entraîne la fameuse maladie des artères coronaires, dont la base est l'athérosclérose.
L'athérosclérose est une maladie dégénérative à long terme dans laquelle la paroi du vaisseau se corrode, déposant des graisses et des leucocytes. Avec le temps, la paroi du vaisseau se rigidifie, réduisant sa translucidité (diamètre interne). Des plaques d'athérome se forment et se déposent dans la paroi artérielle. La conséquence est une altération du flux sanguin et de la circulation dans l'artère.
Si cette plaque d'athérome se rompt, la paroi du vaisseau est perturbée et des plaquettes se déposent. C'est ce qu'on appelle une thrombose intracoronaire. Cette thrombose peut restreindre partiellement ou totalement le flux sanguin vers le muscle cardiaque.
Les vaisseaux sanguins athéroscléreux sont à l'origine d'une diminution de l'irrigation sanguine du cœur, en particulier lorsque le muscle cardiaque est plus sollicité. L'activité physique, mais aussi le stress mental, en sont des exemples. La charge de travail du cœur, c'est-à-dire la fréquence cardiaque, s'accroît alors.
Si le muscle cardiaque n'est pas suffisamment engorgé, une douleur thoracique apparaît. Cette douleur est également connue sous le nom d'angine de poitrine (AP). Les gens décrivent souvent cette douleur comme une pression dans la poitrine ou même comme si quelqu'un s'asseyait sur leur poitrine ou comme s'ils avaient une pierre dans la poitrine.
Dans le cas de l'angine de poitrine, c'est-à-dire d'une douleur thoracique passagère, la douleur disparaît généralement en 15 minutes. Si la cause est un effort, il suffit d'arrêter l'effort et de se reposer. L'effort peut être physique ou mental. Par exemple, courir, marcher rapidement, ou même marcher quelques mètres si le vaisseau sanguin est gravement endommagé.
Un exemple de stress psychologique est de se mettre en colère ou de se disputer.
Toutefois, si la douleur thoracique dure plus de 15 minutes, il faut envisager une crise cardiaque. La douleur ne s'arrête pas, même au repos ou après la prise de nitroglycérine. S'il n'y a pas de perte de sang, la nécrose (mort des cellules musculaires) commence à se développer.
Les lésions ischémiques se produisent en 20 minutes seulement. À ce stade, elles sont encore réversibles, c'est-à-dire qu'elles peuvent être inversées. Plus les cellules du muscle cardiaque (cardiomyocytes) ne sont pas cicatrisées, plus les lésions sont graves. Après 2 heures, l'infarctus des cellules et leur mort surviennent, ce qui est irréversible (irrémédiable).
La rapidité avec laquelle les lésions cellulaires irréversibles se produisent est propre à chaque individu. Le moment peut être influencé, par exemple, par l'état du cœur ou par l'apport coronarien collatéral, c'est-à-dire l'apport d'un autre vaisseau coronarien à la zone où se produit l'ischémie.
Si la réserve ischémique est épuisée, une nécrose du muscle peut se produire après seulement 20 minutes. En revanche, après 4 à 9 heures, le muscle cardiaque est massivement endommagé. C'est ce que l'on appelle un infarctus transmural du muscle cardiaque. Un infarctus transmural du muscle cardiaque affecte toute l'épaisseur de la paroi du cœur.
Vous vous demandez : Existe-t-il une crise cardiaque transmurale ou bénigne ?
L'infarctus transitoire n'existe pas. La personne a simplement eu la chance de s'en sortir sans conséquences graves ou sans décès, même en l'absence d'un diagnostic et d'un traitement adéquat. On parle aussi d'infarctus bénin.
Les cellules du muscle cardiaque sont mortes et il n'y a pas de remède. Et un muscle mort ne fonctionne pas.
Un muscle endommagé peut alors provoquer des limitations.
Pour aller plus loin...
Le corps ne peut pas réparer les cellules cardiaques endommagées, il n'en fabrique pas de nouvelles. La zone morte guérit avec une cicatrice. La cicatrice n'est pas fonctionnelle. La fonction cardiaque est réduite. Le risque est que la cicatrice se rompe et saigne dans le péricarde, ce qui s'appelle une tamponnade péricardique.
Informations intéressantes : Le muscle cardiaque, en raison de sa taille, a la demande et la consommation d'oxygène les plus élevées par rapport aux autres organes du corps. Le cœur fonctionne en continu, sans arrêt ni pause pendant 24 heures. Au repos, le débit sanguin dans les vaisseaux cardiaques est d'environ 250 ml. En cas de charge, le débit sanguin peut être multiplié par 5.
Qu'est-ce que le syndrome coronarien aigu ?
Le syndrome coronarien aigu est un terme générique désignant l'angor instable, l'infarctus aigu du myocarde et la mort subite causés par l'obstruction d'une artère cardiaque. Le syndrome coronarien aigu est classé sur la base des modifications de l'ECG, qui est un examen de l'activité électrique du système de conduction cardiaque.
Le syndrome coronarien aigu est divisé en plusieurs catégories :
- STEMI indique une élévation du segment ST sur l'ECG lors d'un infarctus du myocarde.
- Le syndrome coronarien aigu non STEMI (NSTEMI) peut comprendre deux sous-unités :
- angor instable
- NSTEMI, infarctus du myocarde sans sus-décalage du segment ST à l'ECG
Si l'on veut entrer dans les détails, le syndrome coronarien aigu est divisé, en fonction des modifications de l'ECG, en STEMI et NON STEMI (NSTEMI).
C'est-à-dire en fonction de la présence ou non d'un sus-décalage du segment ST sur l'ECG dans le cas de l'infarctus du myocarde avec sus-décalage du segment ST et de l'occlusion d'un vaisseau coronaire.
Ou...
Il n'y a pas de sus-décalage du segment ST sur l'ECG dans le cas d'un NON-STEMI. L'irrigation sanguine du muscle cardiaque est au moins partiellement préservée.
+
Un patient atteint d'un infarctus du myocarde avec sus-décalage du segment ST est indiqué pour un traitement de reperfusion primaire (angioplastie) dans un centre cardiaque, de préférence dans les 12 heures suivant l'apparition des symptômes.
La suite de la prise en charge du patient par les services médicaux d'urgence est la suivante : transport idéal du patient entre la détection de la présence d'un sus-décalage du segment ST sur l'ECG (diagnostic de STEMI) et l'heure d'arrivée au centre cardiaque = 90 minutes - plus précisément 90 + 30 minutes (intervalle au centre cardiaque) = 120 minutes entre la détection du STEMI et l'admission au centre cardiaque.
Le syndrome coronarien aigu comprend trois sous-unités :
- l'angor instable est une ischémie (sans formation de caillots) du muscle cardiaque
- peut survenir au repos, sans effort ou autre facteur
- l'angor aggravé ou modifié en cas d'angor stable existant
- L'infarctus du myocarde est la mort du muscle cardiaque qui se produit en 15 à 20 minutes seulement.
- la mort définitive des cellules du muscle cardiaque se produit dans les 9 à 12 heures qui suivent la fermeture de l'hôpital.
- la mort subite est définie comme un décès survenant dans l'heure qui suit l'apparition du problème
- jusqu'à 70 % des décès sont dus à une maladie coronarienne
- peut être la première manifestation de la maladie
Nous pouvons également rencontrer d'autres désignations de la crise cardiaque, à savoir l'infarctus transmural, l'infarctus non transmural ou l'infarctus Q et l'infarctus non Q. La distinction entre STEMI et NSTEMI est d'une grande importance pour la prise en charge médicale ultérieure.
Dans l'infarctus du myocarde, on observe également une division en fonction de la zone du cœur touchée. La localisation est déterminée par le vaisseau touché. Les principaux sont l'artère coronaire dextra (ACD) et l'artère coronaire sinistra (ACS) (artères coronaires droite et gauche). Ces deux artères principales se ramifient directement à partir de l'aorte. Elles se ramifient à leur tour en artères coronaires de plus petite taille.
Les autres vaisseaux coronaires sont les suivants
- l'artère coronaire dextra - ACD
- l'artère coronaire sinistra - ACS
- ramus interventricularis anterior - RIA
- ramus interventricularis posterior - RIP
- ramus circumflexus - RCx
- ramus marginalis sinister - RMS
- ramus coni arteriosi - Rco
- ramus nodi sinuatrialis - Rns
- ramus posterolateralis dexter - RPLD
- ramus diagonalis (lateralis) - RD
Le tableau montre la répartition des infarctus du myocarde par région.
| Type d'infarctus du myocarde | Description de l'infarctus |
| Paroi antérieure | ou même antéroseptale lorsque le bassin du vaisseau RIA est impliqué |
| Antérolatéral | IM empiétant sur le bassin RIA |
| Latérale | L'artère latérale peut être touchée : RCx, RD, RMS, RPLD |
| Inférieure | Également appelés vaisseaux diaphragmatiques : ACD et RCX |
| Paroi postérieure | touche le vaisseau RCx |
| Ventricule droit | Artère coronaire ACD touchée |
Campagnes
Dans la plupart des cas, l'athérosclérose est responsable de l'anémie myocardique.
La plaque d'athérome dans la paroi du vaisseau se rompt (rupture de la plaque d'athérome). Les plaquettes se déposent sur la paroi endommagée du vaisseau et une thrombose intracoronaire (thrombus dans le lit vasculaire) se produit.
Ce thrombus provoque un rétrécissement du vaisseau sanguin (son diamètre interne), ce qui a pour conséquence de réduire le flux sanguin vers le reste de l'artère.
En cas de thrombose plus importante, l'artère coronaire est occluse et la circulation sanguine s'arrête complètement, ce qui entraîne une ischémie (absence de sang) au bout de 15 à 20 minutes.
Dans un délai d'environ 2 heures, les cellules cardiaques intactes meurent de manière irréversible (nécrose).
Les causes de la restriction ou de l'arrêt complet de la circulation sanguine dans les vaisseaux coronaires sont les suivantes
- athérosclérose avec thrombose
- spasme du vaisseau - constriction vasculaire, même à la suite d'une ingestion de cocaïne
- artérite (inflammation d'un vaisseau sanguin)
- embolisation
- thrombose sans athérosclérose
En cas de restriction partielle de la circulation sanguine dans le vaisseau (thrombus non occlusif), on observe un angor instable ou un NSTEMI, qui peut ne pas se manifester cliniquement avant que le muscle cardiaque ne soit plus sollicité.
Si le vaisseau est complètement occlus par un thrombus (thrombus occlusif), la conséquence est un infarctus du myocarde avec sus-décalage du segment ST (STEMI) ou une mort cardiaque subite.
L'infarctus aigu du myocarde ou STEMI présente des symptômes typiques.
Dans certains cas, il peut également être atypique ou asymptomatique.
Dans de nombreux cas, la mort cardiaque subite est le premier symptôme de la maladie chez une personne auparavant en bonne santé.
Nous connaissons certains facteurs de risque qui conduisent à l'infarctus aigu du myocarde, à savoir
|
|
Symptomes
Vous avez sûrement entendu parler d'une personne qui a surmonté un infarctus du myocarde sans le savoir.
Le terme "syndrome coronarien aigu" englobe également la mort cardiaque subite. La mort cardiaque est une complication grave de l'infarctus du myocarde et il est très inquiétant de constater qu'elle est parfois le premier signe de la maladie chez une personne jusque-là en bonne santé.
La mort cardiaque subite survient immédiatement après la fermeture d'un vaisseau coronaire ou dans l'heure qui suit l'apparition de la difficulté.
Symptômes de l'infarctus du myocarde dans le tableau
|
|
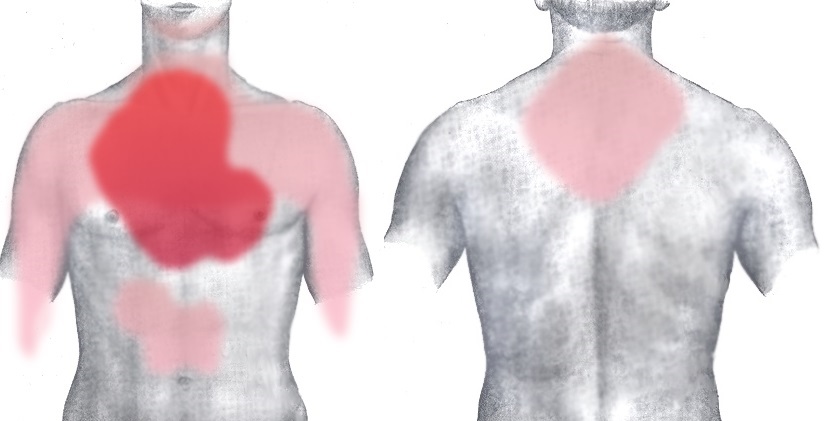
La variabilité des symptômes dépend du site, de l'étendue de l'atteinte du muscle cardiaque et de la zone de fermeture de la circulation sanguine du cœur.
Il est alarmant de constater que jusqu'à 45 % des personnes souffrant d'un infarctus du myocarde meurent dans les quatre heures qui suivent l'apparition du problème.
Chez les jeunes, le risque est principalement dû aux antécédents familiaux et à la prédisposition génétique, aux troubles des lipides sanguins, au diabète et à l'abus de cocaïne.
Le pronostic et la survie de la personne touchée dépendent de l'ampleur de l'infarctus du myocarde, mais aussi d'une reconnaissance précoce du problème et d'une prise en charge rapide par un spécialiste. Les traitements à domicile et même les thérapies alternatives ne sont d'aucune utilité.
Complications de l'infarctus du myocarde
L'ischémie du muscle cardiaque à elle seule menace gravement la santé et la vie d'une personne. En outre, diverses complications peuvent également survenir lors d'un infarctus du myocarde. L'insuffisance cardiaque gauche entraîne une insuffisance cardiaque gauche pouvant aller jusqu'au choc cardiogénique, ce qui se traduit par un essoufflement et un œdème pulmonaire.
L'œdème pulmonaire est un gonflement des poumons résultant de l'insuffisance ventriculaire gauche. Le sang s'accumule devant le ventricule gauche. Le liquide des vaisseaux sanguins pénètre dans les poumons, ce qui se manifeste généralement par un essoufflement et une respiration sifflante.
L'ischémie du muscle cardiaque entraîne divers changements biochimiques et une perturbation du métabolisme cellulaire. Des arythmies cardiaques peuvent également se produire. La fibrillation ventriculaire est grave. L'embolisation systémique est également un risque, par exemple au niveau du cerveau (en cas d'accident vasculaire cérébral) ou des reins.
Parmi les autres risques figurent l'anévrisme, la communication interventriculaire, les anomalies valvulaires, ainsi que la rupture de la paroi cardiaque et la tamponnade péricardique qui s'ensuit.
Diagnostics
Bien entendu, la durée des troubles est importante.
Les symptômes typiques conduisent au diagnostic. Dans le cas d'une crise cardiaque, d'autres symptômes associés peuvent contribuer à suggérer que le patient est en train de faire une crise cardiaque. La question de savoir si la cause du problème est une crise cardiaque ou une autre maladie est évaluée par un professionnel de la santé.
Il est donc important d'appeler les services d'urgence dès l'apparition des symptômes. Une douleur thoracique peut cacher différents diagnostics, tels que :
- dissection aortique
- embolie pulmonaire
- pleurésie
- RGO ou œsophagite
- maladie ulcéreuse de l'estomac et du duodénum.
- crise de panique et anxiété
- problèmes de colonne vertébrale
Les professionnels de la santé effectuent également des examens tels que l'ECG. L'ECG est la principale méthode d'investigation utilisée pour diagnostiquer un infarctus aigu du myocarde. Cet examen permet de déterminer s'il s'agit d'un infarctus du myocarde avec sus-décalage du segment ST (STEMI) ou d'un infarctus du myocarde sans sus-décalage du segment ST (NSTEMI), ce qui est important pour la stratégie thérapeutique ultérieure. Une personne souffrant d'un STEMI est orientée vers un centre de cardiologie pour un traitement de reperfusion primaire.
L'ECG est disponible dans les services d'ambulance, qui font partie des soins préhospitaliers et d'urgence, dans les soins primaires par un médecin généraliste (tous les médecins généralistes ne disposent pas d'ECG) et également dans la clinique ambulatoire d'un interniste ou d'un cardiologue.
S'il n'est pas certain qu'il s'agisse d'un infarctus du myocarde, une prise de sang peut être ajoutée. Les paramètres sanguins de base sont évalués, mais surtout la troponine. En cas de nécrose, la troponine est libérée par les cellules musculaires cardiaques nécrosées.
Prise en charge préhospitalière du syndrome coronarien aigu
Avant qu'une personne atteinte d'un syndrome coronarien aigu ne soit admise à l'hôpital, une prise en charge préhospitalière appropriée doit être assurée. Cela dépend, bien sûr, de la situation. La personne peut se trouver à son domicile, dans la rue ou dans la clinique externe d'un médecin généraliste ou d'un spécialiste.
Mais l'important, c'est que
- un diagnostic rapide
- un traitement précoce
- l'orientation du patient vers un centre cardiaque ou l'hôpital adéquat.
Le tableau ci-dessous fournit des informations sur le syndrome coronarien aigu
| Syndrome coronarien aigu | |||
| TYPE | STEMI | NSTEMI | Angor instable |
| Antécédents | Douleur thoracique | douleur thoracique | douleur thoracique |
| Appeler les services d'urgence | |||
| ECG | Rythme cardiaque frais LBBB ou bloc bifasciculaire | Dépression ST Modifications de l'onde T | Dépression ST Modifications de l'onde T |
| Biochimie | Troponine positive | troponine positive | troponine négative |
| Traitement | Traitement précoce acide acétylsalicylique ticagrelor ou prasugrel ou clopidogrel héparine ne rien administrer i.m. | ne rien administrer par voie intraveineuse | ne rien administrer par voie intraveineuse |
| Instructions | Thérapie de reperfusion primaire Centre cardiaque dans les 120 minutes, mais de préférence dans les 90 minutes suivant le diagnostic ECG de STEMI | Hôpital | Hôpital |
| Si le délai entre le diagnostic ECG et l'arrivée au centre cardiaque est long, il convient d'opter pour une prise en charge différente, à savoir la fibrinolyse en ambulance ou à l'hôpital. | |||
| RÉANIMATION CARDIO-PULMONAIRE en cas d'arrêt circulatoire soudain compressions thoraciques immédiates utilisation d'un défibrillateur externe automatisé la cause la plus fréquente de l'arrêt circulatoire est un trouble du rythme cardiaque, à savoir la tachycardie et la fibrillation ventriculaires. | |||
| Attention la reconnaissance précoce des symptômes du syndrome coronarien aigu est très importante la perte de temps peut retarder le traitement adéquat de l'infarctus du myocarde les complications médicales et même la mort subite | |||
Angioplastie
Le tableau énumère les intervalles de temps importants dans le syndrome coronarien aigu
| Nom | Intervalle de temps idéal | Description |
| Début des troubles à l'ECG | dans les 10 minutes | c'est le délai idéal après le diagnostic de l'infarctus aigu du myocarde attention la négligence des difficultés par la personne affectée ou le médecin aggrave la stratégie de traitement augmente le risque de complications |
| ECG - thrombolyse (aiguille) | dans les 30 minutes | si le délai recommandé par le centre cardiaque n'est pas respecté, retarder le diagnostic |
| ECG | jusqu'à 120 minutes de préférence jusqu'à 90 minutes | intervention dans les centres cardiaques également appelée intervalle ECG-ballon entre le diagnostic de STEMI sur l'ECG et l'arrivée au centre cardiaque |
| ECG en cas d'infarctus du myocarde antérieur étendu | dans les 90 minutes de préférence dans les 60 minutes | |
| ECG - coronarographie après thrombolyse | 3-24 heures | |
| Le temps ischémique total est le temps écoulé entre l'apparition des symptômes et l'insertion du ballonnet dans le vaisseau affecté et son occlusion. | ||
Cours
Il s'agit notamment de la localisation et de l'étendue du système vasculaire touché, de la zone d'ischémie, de l'état actuel du cœur, ainsi que de la présence d'un apport sanguin collatéral.
L'infarctus du myocarde peut avoir une évolution typique.
Dans certains cas, il se manifeste de manière atypique et il arrive même qu'il soit asymptomatique (caché).
L'évolution typique se caractérise par une douleur derrière le sternum ou dans la poitrine. La douleur peut être non spécifique, on parle alors de gêne thoracique. Mais elle peut aussi être pressante, brûlante ou pinçante. La personne décrit la sensation comme si quelqu'un était assis sur sa poitrine ou comme si une pierre était posée sur sa poitrine.
La douleur est localisée, mais se propage souvent aux épaules, au bras gauche, au cou ou à la mâchoire, ou entre les omoplates. L'ischémie cardiaque dure plus de 15 à 20 minutes, de sorte que la douleur persiste. Elle ne réagit pas aux nitrates ni aux analgésiques classiques.
Il y a un essoufflement, une pâleur, des sueurs. On peut ressentir une peur de la mort et de l'anxiété. Si ces symptômes surviennent ensemble ou en diverses combinaisons, il n'y a bien sûr aucune raison d'attendre pour voir si le malaise s'arrête. Une aide immédiate s'impose.
Lors d'une crise cardiaque, il peut y avoir des troubles du rythme cardiaque, des palpitations, mais aussi d'autres troubles neurologiques ou une détérioration de l'état psychologique, comme la confusion. C'est alors que l'on soupçonne une embolie des vaisseaux sanguins du cerveau, c'est-à-dire un accident vasculaire cérébral (AVC).
La personne peut perdre brièvement connaissance, puis reprendre conscience. Les troubles de la conscience peuvent également être dus à un arrêt circulatoire, qui résulte souvent d'une fibrillation ventriculaire ou d'une tachycardie. Dans ce cas, il est important de reconnaître et de commencer les compressions thoraciques.
Si un défibrillateur externe automatisé est à portée de main, il doit être utilisé.

L'infarctus du myocarde est l'une des causes les plus fréquentes de mort subite, malgré un bon réseau de soins préhospitaliers et la disponibilité de centres cardiaques. La mort subite cardiaque survient immédiatement ou dans l'heure qui suit son apparition. Elle est souvent le premier symptôme chez une personne encore en bonne santé.
Premiers secours en cas d'infarctus du myocarde
L'infarctus du myocarde est une affection aiguë qui menace la santé et la vie d'une personne. C'est pourquoi il est nécessaire de reconnaître rapidement les symptômes typiques et de réagir immédiatement. Si vous remarquez ces symptômes, vous devez agir rapidement.
Une reconnaissance précoce et un traitement rapide sont importants pour l'état futur du cœur et sa fonction.
Premiers soins :
- Asseyez la victime confortablement, en l'appuyant contre quelque chose, comme le sol ou un mur.
- soyez à ses côtés
- le rassurer
- Il est interdit de manger ou de boire
- il est interdit de fumer ou de boire de l'alcool
- il faut appeler immédiatement les services médicaux d'urgence
- lui donner idéalement un médicament contenant de l'acide acétylsalicylique, comme l'anopyrine, l'aspirine, l'acylpyrine, à la dose de 400 mg
- attention aux allergies
- si la personne est atteinte d'une maladie coronarienne ou a déjà eu un infarctus du myocarde
- elle doit prendre immédiatement de l'acide acétylsalicylique.
- en cas de prescription de nitroglycérine ou d'un autre nitrate (spray)
- être prudent lors de l'administration de la nitroglycérine - la tension artérielle doit être supérieure à 100, sous peine de collapsus et de perte de conscience
- les nitrates ne doivent pas être utilisés si une personne a pris du sildénafil (viagra et produits similaires) dans les 48 heures.
- jusqu'à l'arrivée des services d'urgence, l'état de la personne concernée doit être surveillé
- se rappeler que, surtout en période de chaleur extrême, le risque de complications peut être plus élevé
- en cas d'arrêt de la circulation de la RCP, rappeler la ligne des services médicaux d'urgence - l'opérateur indiquera la procédure à suivre
- si un défibrillateur externe automatique est disponible, utilisez-le
- Répétez la RCP jusqu'à l'arrivée des secours.
Statistiques effrayantes et prévention possible
Les statistiques relatives à cette maladie cardiaque sont très sérieuses et effrayantes. Plus de 17 millions de personnes meurent chaque année d'un infarctus du myocarde dans le monde, ce qui signifie concrètement qu'une personne meurt d'un infarctus du myocarde toutes les minutes en Europe.
C'est pourquoi nous ne devons pas sous-estimer la maladie. Ces chiffres élevés sont également dus à une mauvaise hygiène de vie et à de mauvais choix de mode de vie. La prévention est donc plus importante que jamais. Quels sont les facteurs de risque d'infarctus du myocarde et quels sont les facteurs de prévention ?
Le tableau suivant donne un aperçu rapide des réponses :
| Facteur | Influence sur la survenue d'une crise cardiaque |
| Hypertension artérielle et hypercholestérolémie | Influence sur le risque |
| Tabagisme et consommation excessive d'alcool | Facteur de risque |
| Diabète, surpoids et obésité | Facteur de risque |
| Antécédents familiaux | Influence du risque |
| Fruits et légumes tous les jours | Effet préventif |
| Faire suffisamment d'exercice chaque jour | effet préventif |
| Maintien du taux de cholestérol et de la tension artérielle | effet positif |
| Boire suffisamment | effet positif |
| Éviter les aliments lourds et gras | Effet positif |
| Examens préventifs | effet préventif |
| Traitement des facteurs de risque | effet préventif |
Traitement : Infarctus du myocarde
Quel est le traitement de l'infarctus du myocarde ? Service d'ambulance, médicaments et interventions
Voir plusVidéo sur ce qui se passe lors d'une crise cardiaque
Infarctus du myocarde est traité par
Infarctus du myocarde est examiné par
Autres noms
Ressources intéressantes
Similaire