- solen.cz - Toxoplasmose, MUDr. Ladislav Machala, Clinique des maladies infectieuses, FN Na Bulovce, Prague, RNDr. Petr Kodym, CSc, Laboratoire national de référence pour la toxoplasmose CEM, SZÚ, Prague, MUDr. Rudolf Černý, CSc, Clinique neurologique, FN Motol, Prague
- solen.cz - TOXOPLASMOSE DANS LA PRATIQUE CLINIQUE - MENACE OU MYTHE ?, Markéta Geleneky, MD, Clinique des maladies infectieuses, tropicales et parasitaires, FN Na Bulovce, Prague
- prolekare.cz - Enjeux de certaines maladies infectieuses de la femme enceinte dans la pratique quotidienne Partie I. Maladies bactériennes et parasitaires
- prolekare.cz - Diagnostic en laboratoire de la toxoplasmose
- klinickafarmakologie.cz - Le paludisme, son traitement et sa prophylaxie
- pediatriepropraxi.cz - Selected viral and bacterial perinatally transmitted infections - Part 3 : Toxoplasmosis, doc. MUDr. RNDr. Vanda Boštíková, Ph.D., MUDr. Petr Prášil, Ph.D., doc. MUDr. Miloslav Salavec, Ph.D.,prof. MUDr. Pavel Boštík, Ph.D.
Toxoplasmose : Qu'est-ce que c'est, symptômes et propagation ? Quels sont les symptômes de la toxoplasmose et comment affecte-t-elle la grossesse ?
La toxoplasmose est considérée comme l'une des maladies parasitaires les plus courantes chez l'homme.
Symptômes les plus courants
- Malaise
- Douleur abdominale
- Maux de tête
- Douleur dans l'œil
- Douleurs musculaires
- Ganglions lymphatiques douloureux
- Fièvre
- Augmentation de la température corporelle
- Éruption
- La défense
- Troubles de la conscience
- Troubles de l'humeur
- Bourgeons
- Plisser les yeux
- Faiblesse musculaire
- Crampes musculaires
- Fatigue
- Vision trouble
- Détérioration de la vision
- Ganglions lymphatiques hypertrophiés
- Hypertrophie du foie
Caractéristiques
Parmi les autres zoonoses, on peut citer
- la campylobactériose
- la maladie de Lyme
- la toxoplasmose
- la trichinose
- la listériose
- tularémie
- la leptospirose
Voir aussi :
Qu'est-ce que la salmonellose ? 3x HOW : Se produit-elle, se manifeste-t-elle, peut-on s'en débarrasser ?
La leptospirose
Quelques antécédents....
En 1908, Nicolle et Manceaux de l'Institut Pasteur de Tunisie découvrent chez un rongeur africain un protozoaire parasite qu'ils nomment Toxoplasma gondii.
La maladie chez l'homme a été décrite pour la première fois par un ophtalmologiste tchèque, le professeur Janků. En l'honneur du professeur Janků, la toxoplasmose est également appelée morbus Janků dans la littérature plus ancienne.
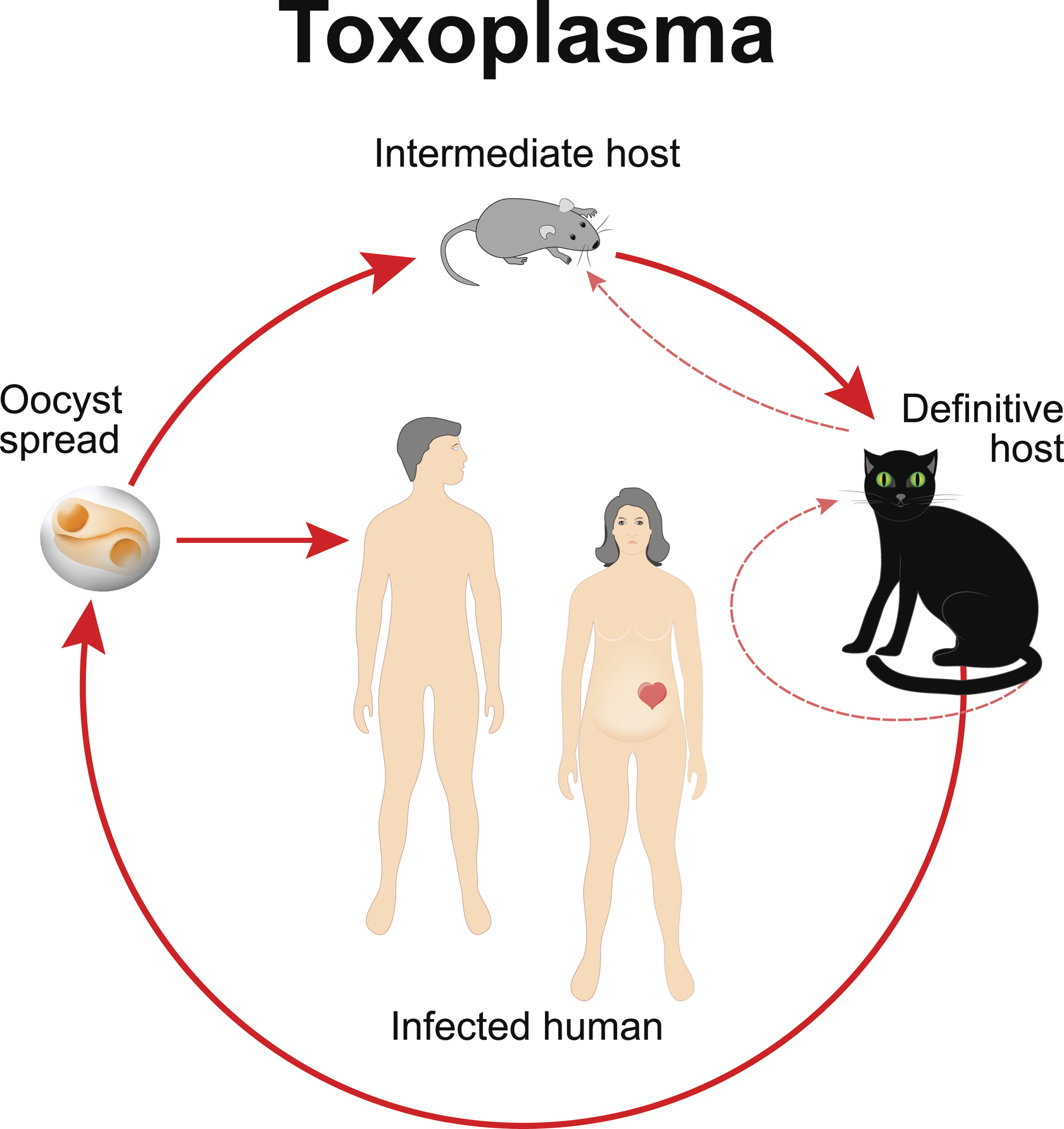
En 1969, Hutchison et son équipe ont décrit pour la première fois le cycle de vie complexe du parasite et ont souligné l'importance épidémiologique du chat en tant qu'hôte définitif.
L'agent causal de la maladie est le parasite unicellulaire intracellulaire Toxoplasma gondii. Chez l'hôte définitif, il se présente sous trois formes. Chez l'hôte intermédiaire, il se présente sous deux formes (tachyzoïte, bradyzoïte). Les formes de développement sont les suivantes :
- Trophozoïte (tachyzoïte) - Forme végétative. Elle est caractéristique du stade aigu de la maladie. Elle attaque toutes les cellules à l'exception des érythrocytes.
- Bradyzoïte - Forme quiescente, caractéristique de la phase chronique de la toxoplasmose. On trouve des kystes dans divers tissus (muscles, cerveau).
- Oocyste - Résultat de la reproduction sexuée qui a lieu uniquement dans l'intestin des chats et des félins. Ils sont très résistants.
Le cycle de vie de ce parasite se déroule dans l'hôte définitif et l'hôte intermédiaire, l'hôte définitif étant le chat et le félin.
L'infection d'un chat ne se produit qu'une fois dans sa vie. L'excrétion des oocystes est de courte durée. Le parasite se répand dans l'environnement par l'intermédiaire des matières fécales des chats.
L'excrétion des oocystes dure généralement de 3 à 10 jours.
Les oocystes mûrissent dans l'environnement extérieur et deviennent infectieux. Ils contaminent alors le sol, les plantes et l'eau. L'infection d'autres animaux se produit par l'ingestion d'aliments ou d'eau contaminés.
Les hôtes intermédiaires comprennent tous les vertébrés à sang chaud (bovins, porcs, volailles, rongeurs). L'homme peut également être un hôte intermédiaire.
Chez les hôtes intermédiaires, les stades de développement peuvent être présents dans les tissus (par exemple, les muscles, le cerveau) sous forme de kystes. Les kystes tissulaires sont viables et infectieux pendant très longtemps, même pendant toute la durée de vie de l'individu.
Les personnes à risque sont les suivantes
- les femmes enceintes et leurs enfants
- les nouveau-nés
- les patients immunodéprimés
- les patients atteints de cancer
- les patients transplantés
L'incidence de la maladie est plus élevée chez les personnes vivant dans les zones rurales. L'incidence la plus élevée de la toxoplasmose se situe entre 16 et 25 ans.
Campagnes
- en nettoyant les litières des chats, en travaillant la terre, en mangeant des légumes crus contaminés.
- par les kystes tissulaires présents dans les aliments d'origine animale - en mangeant de la viande crue ou insuffisamment cuite
- transfusion sanguine
- transplantation d'organe
- transmission transplacentaire de la mère à l'enfant pendant la grossesse.
En général, la toxoplasmose n'est pas transmissible d'une personne à l'autre, à l'exception des voies suivantes :
- transfusion sanguine et transplantation d'organe - lorsqu'un receveur non infecté reçoit du sang ou un organe d'un donneur infecté par le toxoplasme
- par voie transplacentaire, de la mère à l'enfant
Selon l'Organisation mondiale de la santé, il y a plus d'un million de cas de toxoplasmose causés par des aliments contaminés en Europe.
Symptomes
Les manifestations de la toxoplasmose comprennent
- fièvre
- douleurs articulaires, musculaires, à la tête et au cou
- hypertrophie des ganglions lymphatiques
- fatigue
- modifications de la peau
- pneumonie

Diagnostics
Le diagnostic de laboratoire est basé sur
- des tests sérologiques
- l'examen histologique des tissus, des ganglions lymphatiques et du placenta
- la détection directe de l'ADN à l'aide de méthodes de biologie moléculaire (PCR)
- l'isolement des gondii par des expériences sur des souris de laboratoire.
Actuellement, les méthodes suivantes sont utilisées pour diagnostiquer la maladie :
- dosage immuno-enzymatique et ses modifications (ELISA, capture ELISA)
- analyse des protéines (Western blot)
- biologie moléculaire (PCR, PCR en temps réel)
La détection d'anticorps contre Toxoplasma gondii est la base d'un diagnostic correct. La méthodologie ELISA permet le plus souvent de détecter les IgG, IgM, IgA, IgE, l'avidité des IgG et le titre total d'anticorps.
La phase aiguë de la toxoplasmose se caractérise par une positivité des anticorps IgM, IgA, IgG ou IgE et une faible avidité des IgG. Le titre total des anticorps est élevé. Cette phase dure un an. Progressivement, les différentes classes deviennent négatives.
Cependant, la positivité des IgG persiste tout au long de la vie. Les IgG sont considérés comme des anticorps de mémoire.
La phase latente se caractérise par une positivité des IgG, des titres d'anticorps totaux modérés à faibles et une avidité élevée.
Le tableau suivant présente les caractéristiques de chaque anticorps
| Anticorps | Caractéristiques |
| IgM |
|
| IgA |
|
| IgG |
|
| IgE |
|
Qu'est-ce que l'avidité des anticorps IgG ?
Elle permet de déterminer le stade exact de la maladie et de distinguer l'infection en cours de l'infection chronique ou latente.
L'avidité détermine l'intensité de la liaison entre l'antigène et l'anticorps. Par exemple, les anticorps qui se forment aux premiers stades de l'infection ne se lient pas trop étroitement à l'antigène. Leur avidité est donc faible.
Cours
1. congénitale
Pendant la grossesse, l'infection aiguë acquise par la mère pendant la grossesse ou dans la courte période précédant la grossesse (moins de trois mois) est dangereuse.
Le risque de transmission augmente proportionnellement à la durée de la grossesse. Au cours du premier trimestre, le risque de transmission est relativement faible (6 %), alors qu'au cours du troisième trimestre, il est déjà de l'ordre de 60 à 80 %.
Les facteurs suivants influencent la transmission et l'évolution de l'infection :
- facteurs individuels - fluctuations à court terme de l'immunité, prédisposition immunogénétique
- paramètres de virulence du parasite - dose infectieuse
La gravité de l'atteinte du nourrisson diminue avec l'avancement de la grossesse. Plus l'infection est précoce, plus le risque de lésions du nourrisson est élevé. Une fausse couche peut même survenir.
C'est au cours du premier et du début du deuxième trimestre que latoxoplasmose menace le plus la grossesse.
Les informations sont résumées par trimestre dans le tableau suivant
| Trimestre | Caractéristiques |
| 1er trimestre |
|
| 2e trimestre |
|
| 3e trimestre |
|
Les manifestations de la maladie ne sont pas spécifiques chez les femmes enceintes. La plupart des infections sont asymptomatiques. Certaines patientes peuvent présenter des symptômes pseudo-grippaux.
Les manifestations de la toxoplasmose congénitale chez le nouveau-né peuvent se présenter sous deux formes :
- Forme asymptomatique.
Elle survient le plus souvent lors d'une primo-infection (première infection) de la mère après la 30e semaine de grossesse. Le nouveau-né naît sans signe clinique de toxoplasmose congénitale.
Si la maladie n'est pas diagnostiquée précocement ou si le traitement causal n'est pas mis en place, des symptômes tardifs (retard psychomoteur, choriorétinite) peuvent apparaître.
- Forme symptomatique
La toxoplasmose congénitale survient le plus souvent avant la 30e semaine de grossesse, la période la plus à risque étant considérée comme allant de la 10e à la 24e semaine de grossesse.
Après la naissance, des symptômes cliniques apparaissent chez environ 6 à 10 % des nourrissons. 2 % des nourrissons présentent la triade classique de Sabin (hydrocéphalie, choriorétinite, calcifications cérébrales).
Pendant la période néonatale, des fièvres, des convulsions et une jaunisse persistante peuvent survenir. La forme latente est la plus fréquente. Dans la forme latente, les symptômes de la maladie n'apparaissent que plus tard dans la vie.
Les symptômes suivants sont typiques de la forme congénitale de la toxoplasmose :
- microcéphalie (trouble du développement neurologique).
- hydrocéphalie (causée par l'accumulation de grandes quantités de liquide céphalorachidien dans les ventricules ou cavités du cerveau)
- choriorétinite (inflammation de l'iris et de la rétine de l'œil)
- la cécité
- épilepsie
- retard mental
- anémie
- thrombocytopénie
La toxoplasmose peut-elle entraîner des complications neuropsychiatriques ?
La réponse est oui. Toxoplasma gondii peut infecter le système nerveux central et périphérique. Il peut provoquer des troubles neurologiques et psychiatriques graves. Des troubles psychiatriques graves sont associés à la toxoplasmose chronique asymptomatique :
- Schizophrénie
- troubles obsessionnels
- maladie de Parkinson
2. forme acquise (acquisition)
La période d'incubation de la maladie varie de 1 à 3 semaines. Dans plus de 95 % des cas, l'évolution de la primo-infection est cachée (inapparente). L'infection est latente toute la vie.
Dans certains cas, des symptômes tels que lymphadénopathie, fièvre, fatigue, malaise, maux de tête et douleurs musculaires apparaissent. Exceptionnellement, les patients développent des symptômes tels qu'éruption maculopapulaire, splénomégalie, hépatite, encéphalite et myocardite.
Lorsque les symptômes de la maladie apparaissent, la toxoplasmose est divisée en plusieurs catégories en fonction des symptômes prédominants :
- La forme nodulaire de la toxoplasmose
La toxoplasmose nodulaire est une forme relativement fréquente de toxoplasmose acquise, qui apparaît dans les 4 à 6 semaines suivant l'infection.
Les localisations typiques sont la région cervicale, parfois les régions axillaire (creux axillaire) et inguinale. La taille des nodules peut varier. Ils sont librement mobiles, sensibles et ont tendance à ne pas fusionner.
Les symptômes typiques sont les suivants
- température subfébrile
- malaise
- maux de tête et douleurs musculaires
- lymphadénopathie généralisée (rare)
- hépatosplénomégalie
La forme nodulaire de la toxoplasmose est de bon pronostic. Dans la plupart des cas, les symptômes disparaissent en quelques semaines. Toutefois, la tuméfaction nodulaire peut persister pendant plusieurs mois.
- La forme oculaire de la toxoplasmose
La forme oculaire de la toxoplasmose est considérée comme une forme grave de la maladie. Elle peut gravement endommager la vision. Il peut s'agir d'une forme de toxoplasmose acquise ou congénitale (plus fréquente). Dans la plupart des cas, elle n'affecte qu'un seul œil.
Elle se caractérise par une atteinte inflammatoire de la rétine (choriorétinite). Les autres symptômes typiques de la maladie sont une vision floue, une photophobie, des douleurs oculaires et des scotomes.
Lire aussi :
Perte du champ visuel : quelles sont les causes des scotomes et qu'est-ce que la perte du champ visuel ?
La forme oculaire de la toxoplasmose non traitée peut entraîner un glaucome et, dans certains cas, une perte de la vision.
Quelle est la prévention de la toxoplasmose ?
- À titre préventif, il est recommandé de ne manger que des légumes correctement lavés et de la viande suffisamment cuite.
- Après avoir manipulé de la viande crue, il faut toujours se laver les mains et les ustensiles de cuisine utilisés correctement. Il est préférable de manipuler la viande crue avec des gants.
- Les chats ne doivent pas être nourris avec de la viande crue.
- Le bac à litière du chat doit être nettoyé tous les jours, mais attention ! Les femmes enceintes doivent laisser les autres membres de la famille s'occuper de leur animal de compagnie.
- L'aire de jeu des enfants (bac à sable, jardin) doit être protégée des déjections des chats.
- Des habitudes d'hygiène doivent être observées en cas de contact avec des animaux, des sols et des substrats potentiellement contaminés, et des gants doivent être portés lors des travaux.
- Les mesures préventives les plus efficaces sont la sensibilisation du public, l'éducation à la santé et le dépistage des femmes enceintes.

Traitement : Toxoplasmose
Traitement de la toxoplasmose : médicaments, antibiotiques
Voir plusToxoplasmose est traité par
Ressources intéressantes
Similaire