- ZAVORAL, Miroslav, ed. Mařatka's gastroenterology : pathophysiology, diagnostics, treatment, Prague : Charles University, Karolinum Publishing House, 2021, ISBN 978-80-246-5002-9.
- MARTÍNEK, Jan et Pavel TRUNEČKA. Gastro-entérologie et hépatologie en algorithmes. Prague : Institut d'hépatologie et de biochimie du CAS, v. v. i. : Maxdorf, [2021]. Jessenius. ISBN 978-80-7345-684-9
- solen.sk - Traitement de l'inflammation intestinale non spécifique aujourd'hui. Solen. doc. MUDr. Ladislav Kužela, CSc.
- medicinapropraxi.cz - L'inflammation intestinale idiopathique du point de vue d'un médecin généraliste. Médecine pour la pratique. Petr Huvar, M.D.
- healthline.com - Tout ce que vous voulez savoir sur le syndrome de l'intestin irritable. Healthline. Jaime Herndon, MS, MPH, MFA
Maladies inflammatoires non spécifiques de l'intestin (MICI) : quels sont les types et les symptômes ?

Les inflammations intestinales non spécifiques touchent principalement les jeunes âgés de 20 à 35 ans. L'incidence de cette maladie est en constante augmentation. Les principaux représentants des MICI sont la maladie de Crohn et la colite ulcéreuse. Pourquoi l'inflammation survient-elle et comment se manifeste-t-elle ?
Symptômes les plus courants
- Malaise
- Douleur abdominale
- Douleurs articulaires
- Augmentation de la température corporelle
- Crampes dans l'abdomen
- Diarrhée
- Éruption
- Ballonnements - flatulences
- Fatigue
- Rougeur des conjonctives
Caractéristiques
L'étiologie des MICI est relativement inconnue, mais il existe divers facteurs de risque pour leur développement.
Les types d'inflammation, les symptômes, le diagnostic, les possibilités de traitement, la prévention et bien d'autres informations intéressantes se trouvent dans l'article.
MII : inflammation non spécifique du tractus intestinal
Les MICI sont des inflammations chroniques idiopathiques de l'intestin. Les phénotypes de base sont la maladie de Crohn (MC ) et la colite ulcéreuse (CU). Dans la pratique clinique, il existe un troisième type d'inflammation intestinale, transitoire mais non spécifié.
La prévalence de cette maladie est en augmentation. Elle touche principalement les personnes âgées de 20 à 35 ans. Cependant, ces dernières années, les MICI sont également apparues chez les enfants et les personnes âgées.
Environ 10 % des cas surviennent avant l'âge de 18 ans.
L'incidence de la maladie est légèrement plus élevée chez les femmes et, d'un point de vue géographique, elle est plus fréquente en Europe du Nord, au Royaume-Uni et en Amérique du Nord.
La division de base des MICI :
- Colite ulcéreuse
- La maladie deCrohn
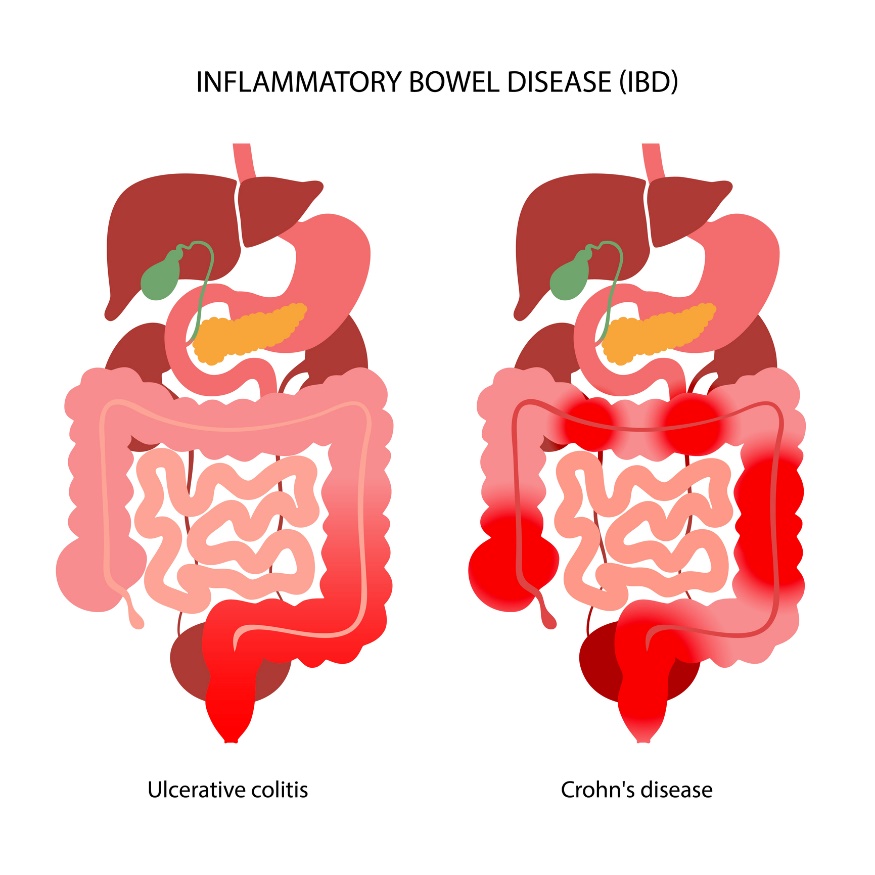
La colite ulcéreuse est une inflammation non spécifique de la muqueuse du côlon. La maladie affecte le côlon dans ses couches muqueuse et sous-muqueuse. Les changements inflammatoires sont localisés dans le rectum et le côlon.
La maladie de Crohn est une inflammation qui touche toutes les couches de la paroi intestinale. Elle peut survenir dans n'importe quelle partie du tube digestif, de la cavité buccale au rectum. La région iléo-cæcale (intestin grêle et gros intestin) est le plus souvent touchée.
La principale différence entre la maladie de Crohn et la colite ulcéreuse est la localisation de l'inflammation. Contrairement à la RCH, la MC peut toucher n'importe quelle partie du tube digestif. Il s'agit d'une maladie auto-immune.
La réaction inflammatoire des MICI devient chronique parce qu'elle est "entretenue" et récurrente dans le tube digestif. En fonction du mode de vie et du traitement, la maladie présente des phases asymptomatiques, des phases de repos et des phases aiguës exacerbées.
Ainsi, l'inflammation intestinale non spécifique comprend deux maladies différentes qui durent toute la vie (la RCH et la MC) et qui se caractérisent par des rémissions (atténuation) et des rechutes (détérioration) de l'état.
La RCH et la MC interfèrent toutes deux avec la digestion physiologique et l'absorption correcte (assimilation) des nutriments dans l'organisme.
Campagnes
C'est une combinaison de facteurs intrinsèques et extrinsèques qui conduit à un processus inflammatoire spontanément récurrent.
Comme le nom de la maladie l'indique, la cause n'est pas entièrement comprise. Les résultats d'études et de recherches mettent en évidence la présence de facteurs de risque ou de déclenchement.
- Facteur de risque interne
- Facteur de risque externe
Facteur de risque interne
Les facteurs génétiques et les antécédents familiaux jouent un rôle. Les influences génétiques sont importantes en raison des antécédents familiaux de la maladie (l'incidence de la MC est environ 15 fois plus élevée chez les parents du premier degré). La cooccurrence des MII avec d'autres maladies génétiques joue également un rôle.
Les MICI surviennent principalement dans les pays économiquement développés, où les normes d'hygiène élevées, associées à un système immunitaire intestinal immature, ne reconnaissent pas les antigènes de la flore intestinale physiologique et les perçoivent comme pathogènes.
Sur le plan physiopathologique, il y a une mauvaise traduction de l'antigène par les lymphocytes T. L'antigène traduit par les entérocytes (cellules de la muqueuse intestinale) déclenche une réponse inflammatoire. En termes simples, il s'agit d'un dérèglement de la réponse immunitaire aux bactéries intestinales communes.
Facteur de risque externe
Des infections intestinales fréquentes ou graves, diverses maladies gastro-intestinales peuvent entraîner une réaction inflammatoire de la muqueuse intestinale chez une personne ayant une prédisposition génétique.
Un mauvais état du microbiome bactérien de l'intestin est actuellement considéré comme un facteur déclenchant des MICI.
L'utilisation fréquente d'antibiotiques et d'anti-inflammatoires puissants est un facteur de risque qui va de pair avec les maladies gastro-intestinales.
SIBO : Qu'est-ce que le syndrome de prolifération bactérienne intestinale ? Symptômes...
Un mode de vie inadapté sous la forme d'un stress chronique, d'une alimentation malsaine et déséquilibrée et du tabagisme figurent parmi les principaux facteurs de risque externes.
Une alimentation comportant un excès de sucres simples raffinés et un manque de protéines et de fibres altère la composition de la microflore intestinale, augmentant ainsi le risque d'inflammation.
Résumé des causes et déclencheurs possibles :
- Prédispositions génétiques
- Réponse défectueuse du système immunitaire
- Infections et maladies intestinales excessives
- Déséquilibre du microbiome bactérien intestinal
- Alimentation malsaine riche en sucre raffiné
- Utilisation fréquente d'antibiotiques
- Stress chronique
- Tabagisme et alcool
Symptomes
Les symptômes généraux comprennent une fatigue excessive, une faiblesse générale et une perte de poids, due à la diarrhée et à une mauvaise absorption intestinale.
Les saignements rectaux, le sang dans les selles et la diarrhée sont plus fréquents dans la colite ulcéreuse. Les douleurs abdominales sont plus typiques de la maladie de Crohn, mais les symptômes sont similaires.
Des manifestations extra-intestinales sont également possibles, qui apparaissent des années plus tard. Il s'agit par exemple de douleurs articulaires, d'arthrite, de lésions hépatiques, d'inflammations oculaires et de manifestations et maladies cutanées. C'est pourquoi un suivi régulier de l'état de santé par un médecin est nécessaire.
Les complications à long terme des maladies inflammatoires de l'intestin comprennent un risque accru de cancer colorectal (cancer du côlon).
Résumé des symptômes des maladies inflammatoires de l'intestin :
- Douleurs abdominales
- Sensation de ballonnement de l'abdomen
- Crampes dans l'abdomen
- Indigestion
- diarrhée
- Besoin impérieux d'aller à la selle
- Perte de poids
- Présence de mucus et de sang dans les selles
- Fatigue accrue
- Augmentation de la température corporelle
Diagnostics
Le médecin se concentre principalement sur le régime alimentaire, le mode de vie, les maladies associées et les antécédents familiaux.
Des échantillons de sang et de selles sont systématiquement prélevés. Dans les MICI légères, les analyses sanguines de base peuvent être normales. Leur importance réside dans l'exclusion d'autres maladies. Dans les formes plus étendues de MICI, des modifications de la numération sanguine peuvent également être détectées.
Le diagnostic est posé par un examen endoscopique, comprenant un prélèvement de muqueuse, qui permet de déterminer le type exact de MICI et son étendue (localisation).
Lors d'un examen endoscopique (gastroscopie, coloscopie), on observe, en présence de MICI, une image endoscopique typique de la muqueuse intestinale, qui saigne au toucher. Des ulcérations (ulcères) sont souvent présentes.
D'autres méthodes d'imagerie telles que la tomodensitométrie (CT) et l'imagerie par résonance magnétique (IRM) peuvent être indiquées.
Dans le cadre du diagnostic étendu, il est important de différencier la colite ulcéreuse de la maladie de Crohn. Parmi les tests de laboratoire, les tests sanguins pour les anticorps p-ANCA et ASCA sont particulièrement utiles pour la différenciation.
Cours
L'évolution de la maladie est décrite dans la section consacrée aux symptômes.
Prévention des MICI
Dans le cas de prédispositions génétiques et de maladies auto-immunes, la prévention n'est pas possible dans la plupart des cas. En revanche, il est possible d'éliminer les facteurs de risque externes, à savoir le mode de vie et les facteurs liés à l'hygiène de vie.
Il s'agit avant tout de l'alimentation, qui doit être régulière, saine et équilibrée. Une alimentation avec un excès de sucre simple raffiné, un manque de protéines et de fibres solubles détériore la composition de la microflore intestinale et augmente le risque de maladie inflammatoire.
L'alcool et le tabagisme sont des facteurs de risque de cette maladie, ainsi que d'autres maladies.
Bien que cela puisse paraître un cliché, le stress chronique quotidien est un déclencheur potentiel de nombreuses maladies et troubles physiques et psychologiques dans l'organisme. Il est donc conseillé de régénérer l'organisme, d'avoir un sommeil de qualité et d'éliminer le stress.
La prévention des infections gastro-intestinales (et autres) et leur traitement approfondi sous la supervision d'un médecin sont nécessaires. Les prébiotiques et les probiotiques sont utiles pour soutenir l'équilibre bactérien de l'intestin.
Un traitement fréquent par des médicaments irritants tels que les antibiotiques, les corticostéroïdes, les antirhumatismaux non stéroïdiens ou les contraceptifs hormonaux constitue également un risque.
Prévention des MICI :
- Un régime alimentaire équilibré et nutritif
- suffisamment de protéines et de fibres dans l'alimentation
- élimination du sucre raffiné de l'alimentation
- respect des intolérances et des allergies alimentaires
- élimination du stress quotidien
- élimination du stress physique et psychologique
- régénération suffisante de l'organisme
- prévention des infections gastro-intestinales
- traitement des infections sous contrôle médical
- utilisation de probiotiques et de prébiotiques après une maladie
- ne pas reporter la visite chez le médecin en cas de problèmes de santé
Traitement : Inflammation intestinale non spécifique - MICI
Options de traitement des MICI - Médicaments pour les maladies inflammatoires de l'intestin ?
Voir plusInflammation intestinale non spécifique est traité par
Autres noms
Ressources intéressantes
Similaire