Pourquoi le zona apparaît-il ? Quel est le traitement le plus efficace ?
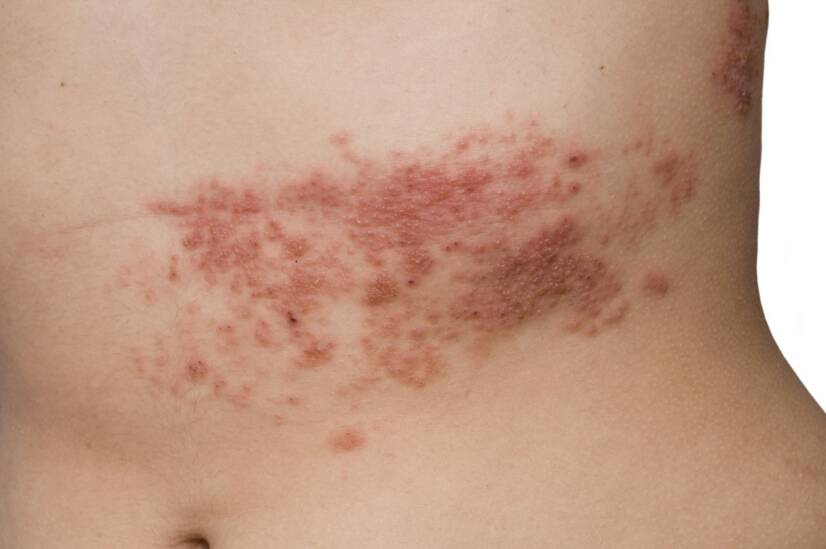
Il perturbe le confort du patient, provoque de fortes douleurs brûlantes, se manifeste par des cloques laides et inesthétiques, met longtemps à guérir et peut laisser des cicatrices désagréables n'importe où sur le corps. Il s'agit du zona - herpes zoster.
Contenu de l'article
La maladie est causée par le 3e virus de l'herpès humain à ADN. L'agent causal est le virus de la varicelle et du zona, appelé virus VZV. Il persiste dans l'organisme à la suite de la varicelle.
En cas de baisse de l'immunité pour quelque raison que ce soit, il commence à se multiplier et remonte à la surface le long des fibres nerveuses sous la forme familière du zona.
Comment se forme le zona ?
Le zona est une maladie virale aiguë causée par le virus VZV qui reste dans l'organisme après avoir contracté la varicelle dans l'enfance. Il s'agit d'une maladie secondaire.
Le virus se trouve dans les nerfs sensoriels des ganglions de la base, en particulier les nerfs rachidiens et crâniens, où il peut soit rester indétecté sans manifester la maladie, soit se manifester par une épidémie.
La manifestation (manifestation, épidémie) de la maladie ne se produit pas chez tous les individus : seuls 10 % environ de la population sont touchés.
Les conditions doivent être réunies pour que la maladie se déclare.
Le principal facteur déclenchant est l'affaiblissement du système immunitaire dû à d'autres infections chroniques suffisamment graves, à des maladies immunodéficitaires nécessitant une thérapie immunosuppressive(SIDA), à un cancer avec une thérapie cytostatique ou une chimiothérapie, à la maladie de Hodgkin, à un lymphome ou à un diabète sucré.
Avec l'âge, les mécanismes de défense de l'organisme s'affaiblissent, ce qui explique que le zona soit plus fréquent dans la population âgée.
Le risque est presque 50 % plus élevé chez les personnes âgées de plus de 65 ans.
Différents types de radiations constituent également un facteur de provocation.
Au contact d'une personne malade, une autre personne qui a surmonté la varicelle dans l'enfance en développant une immunité suffisante ne peut être infectée que dans de très rares cas. De tels cas sont toutefois enregistrés.
Symptômes du virus de l'herpès zoster aux différents stades
Stade latent - aucun symptôme
Il s'agit d'une période pendant laquelle le patient ne présente aucun symptôme extérieur, bien que le virus soit présent dans le corps de l'hôte.
Les personnes qui ont vaincu la variole dans leur enfance et qui n'ont jamais eu de zona au cours de leur vie ont une immunité suffisamment forte pour supprimer le virus de l'herpès zoster en le réactivant.
Le stade latent peut durer plusieurs dizaines d'années sans que le virus ne se manifeste pleinement, mais chez la plupart des gens, il n'apparaît jamais.
Stade prodromique
Il précède le stade actif proprement dit avec les vésicules et commence subtilement par une faiblesse générale, une fatigue, des douleurs musculaires, articulaires et crâniennes, un malaise et une légère élévation de la température corporelle.
Les premiers symptômes sont communs à des maladies plus générales et ressemblent, par exemple, aux symptômes de la grippe ou à ceux d'autres infections courantes.
Une démangeaison locale inconfortable s'installe, ce qui oblige le malade à se gratter. Plus il le fait, plus la démangeaison se transforme en douleur, à laquelle il finit d'ailleurs par succomber.
La douleur se situe à l'endroit où les vésicules apparaissent plus tard. Cette douleur a tendance à être sévère, atroce ou même à provoquer des picotements. Elle est de nature brûlante et déchirante, et irradie fréquemment dans les environs.
Elle se manifeste le plus souvent dans le dos, d'un seul côté, et irradie à travers la paroi thoracique jusqu'aux côtes ou à la poitrine. À ce stade, il est souvent difficile de la distinguer d'autres maladies présentant des symptômes thoraciques. Elle peut ressembler à un infarctus aigu du myocarde, à une pleurésie ou à une douleur rénale (colique néphrétique).
Un érythème rouge (rougeur) commence à se former sur la peau en forme de bande, indiquant le passage au stade suivant.
Phase active
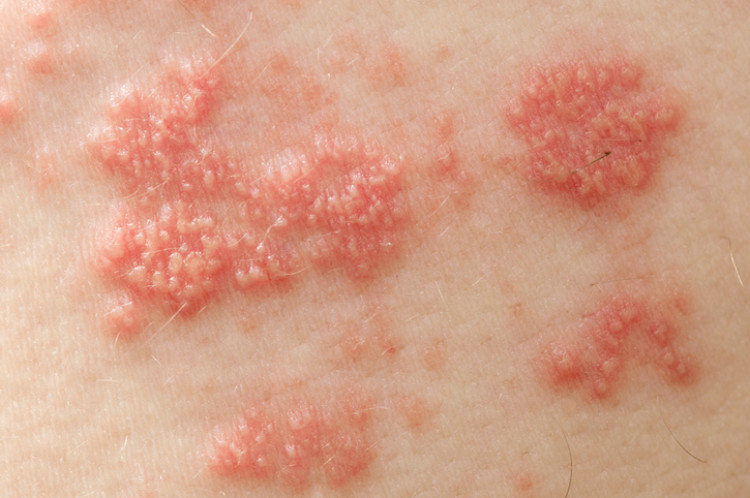
Après le stade prodromique précédent, de petites cloques vésiculaires apparaissent dans l'érythème (rougeur) dans les 12 à 24 heures.
Elles agissent superficiellement mais s'étendent en fait aux couches plus profondes de la peau et des muqueuses.
Les vésicules sont remplies d'un liquide clair contenant des millions de particules virales et s'élargissent progressivement au cours d'une journée pour se regrouper en un dépôt plus important. Certaines d'entre elles peuvent fusionner pour former des macules visuellement plus grandes.
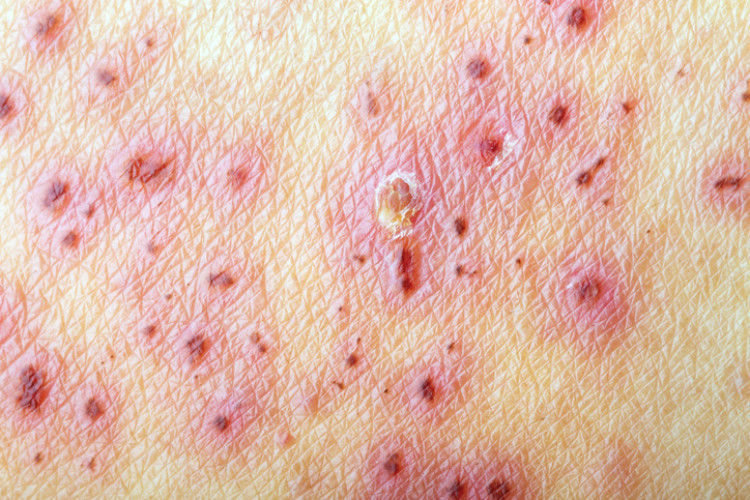
La vésicule peut être trouvée séparément à l'extérieur de la lésion, mais c'est plutôt sporadique. Le liquide passe de clair à trouble (opaque) en raison de l'influence des leucocytes.
L'ensemble du processus est également très douloureux, et les démangeaisons désagréables de la peau peuvent se répéter. La partie affectée de la peau présente généralement un gonflement local et un œdème à proximité de la peau.
Les vésicules commencent normalement à se dessécher au bout d'une semaine au plus tôt, mais cette période est plus ou moins longue.
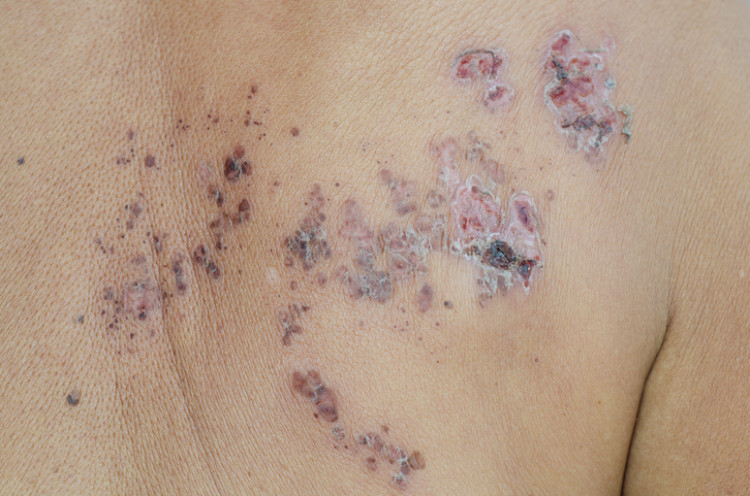
En se desséchant, elles se transforment en vésicules gonflées rouge brunâtre, qui sont également la porte d'entrée d'une infection bactérienne secondaire.
Un anneau rouge se forme autour de l'ulcère, lui donnant un aspect circonscrit.
La croûte (scab) est d'abord jaunâtre, molle et, après son détachement accidentel et involontaire, elle forme une plaie gonflée et très douloureuse. Elle commence généralement à saigner légèrement. La douleur est pulsatile.
Il est important que les croûtes guérissent sans autre dommage mécanique car elles peuvent laisser des cicatrices inesthétiques.
Quelles sont les complications et les séquelles auxquelles on peut s'attendre pendant et après la cure d'herpès ?
Le zona est une maladie désagréable accompagnée de douleurs, mais elle n'est pas toujours nocive. On pourrait même dire que dans la plupart des cas, elle se déroule sans conséquences ou du moins avec des conséquences importantes. Dans des cas rares et plus graves, elles surviennent.
Le virus du zona et son danger dépendent également de l'endroit où il se trouve.
Herpès zoster hémorragique
L'herpès zoster haemorrhagicus est une affection dans laquelle les vésicules sont non seulement remplies de sérum, mais aussi partiellement de sang, formant un exanthème hémorragique et une hypertrophie des ganglions lymphatiques. Des modifications gangreneuses sont observées dans la zone environnante et un herpès gangreneux se développe.
Herpès zoster gangréneux
Les vésicules peuvent se nécroser (tissu mort). Cette affection est appelée herpès zoster gangraenosus. Le tissu mort est un terrain propice à la prolifération des bactéries et il existe un risque d'infection secondaire, voire de septicémie potentiellement mortelle.
Zona otique
Lorsque l'oreille est touchée, il s'agit d'un herpès zoster oticus. Les vésicules se trouvent dans l'oreille externe et à l'intérieur de l'oreille. Elles peuvent également endommager le conduit auditif interne, provoquant une perte d'audition plus ou moins importante, des vertiges et une paralysie du nerf facial.
Encéphalite herpétique
Depuis l'oreille, ils peuvent facilement se déplacer en profondeur et être à l'origine d'une encéphalite herpétique (inflammation du cerveau). L'encéphalite aiguë disséminée est une affection plus rare mais plus grave. Dans les deux cas, le pronostic vital du patient est toutefois engagé.
Zona ophtalmique
Le zona ophtalmique est une affection de l'œil qui se traduit par la formation d'ulcères sur la cornée et autour de l'œil jusqu'à la joue. Il en résulte divers troubles pouvant aller jusqu'à la perte totale de la vision. La propagation du zona au visage entraîne une paralysie du nerf facial.
Névralgie
La douleur n'est pas seulement un symptôme pendant la phase active du zona, mais elle persiste parfois pendant des mois ou des années après le zona. C'est ce qu'on appelle les névralgies. La durée de la douleur est plus longue et c'est la raison pour laquelle le patient consulte généralement un médecin.
Comment faire face au virus de l'herpès zoster ?
Le traitement de l'herpès zoster n'est pas utile pendant la phase de latence, car le virus persiste dans l'organisme et ne répond pas aux traitements virologiques généraux à ce stade.
Il est plus efficace de commencer le traitement dans les 72 heures suivant l'apparition des symptômes, c'est-à-dire lorsque des vésicules apparaissent sur le corps.
Le traitement doit être poursuivi conformément aux prescriptions du médecin et, en cas d'infection résistante ou de propagation des vésicules à la zone environnante, il doit être prolongé jusqu'à l'apparition de croûtes sèches, ce qui indique la phase de guérison, au cours de laquelle les virostatiques ne sont plus nécessaires.
Les virostatiques les plus connus
L'acyclovir - nous le connaissons sous différents noms. Il est produit sous forme de crèmes topiques, mais aussi de comprimés à action systémique. La crème est appliquée sur la zone affectée en une fine couche et ne doit pas être oubliée à environ 0,5 cm autour des vésicules.
Dans le cas d'un herpès simple, comme l'herpès simplex, le traitement dure environ 5 jours. Il ne doit pas dépasser 10 jours ou plus. La crème peut être utilisée chez les femmes enceintes, les mères allaitantes et les enfants. L'absorption du médicament est minime et non mesurable. Cependant, la forme orale (par la bouche) du médicament n'est pas recommandée dans ces cas.
Valaciclovir - il s'agit du précurseur métabolique de l'acyclovir. Cela signifie qu'il est converti en acyclovir après avoir été absorbé par l'organisme. Une fois qu'il pénètre dans les cellules, sa concentration dans les cellules est élevée.
Il est recommandé de commencer le traitement le plus tôt possible. Il n'est pas scientifiquement prouvé qu'il soit moins efficace après 72 heures. Il est très efficace dans le traitement du zona. Il doit être pris pendant 5 jours, au maximum 10 jours comme l'acyclovir. S'il est utilisé à temps dès les premiers symptômes, il peut prévenir les lésions cutanées.
Le famciclovir est métabolisé dans l'organisme en pénaciclovir. Le nom générique famciclovir est également le nom sous lequel il est couramment trouvé en pharmacie. Il atteint des concentrations sériques élevées lorsqu'il est ingéré, ce qui signifie qu'il n'a pas besoin d'être pris aussi souvent. Un comprimé 3 fois par jour est généralement prescrit.
Le traitement de l'herpès zoster avec cette préparation est plus efficace et plus rapide si le raloxifène est administré en même temps, ce qui transforme plus rapidement la substance de base du médicament en pénaciclovar. Il agit donc comme un inhibiteur. En ce qui concerne la grossesse et l'allaitement, il n'y a pas encore assez d'études cliniques pour confirmer l'effet du médicament sur la grossesse et les lésions fœtales et sur l'allaitement (lactation).
Toutefois, des effets indésirables ne sont pas clairement exclus.
La brivudine est un virostatique très efficace. Elle se présente sous forme de comprimés et se prend à raison d'un comprimé par jour. Là encore, le début du traitement ne doit pas dépasser 72 heures.
Le traitement lui-même dure généralement 7 jours. Dans les formes plus sévères et récidivantes (persistantes), il est nécessaire de consulter un médecin et de ne pas dépasser arbitrairement la durée du traitement. En général, il n'est indiqué que pour un traitement de courte durée.
La préparation est contre-indiquée (interdite) chez les femmes enceintes et allaitantes et, en raison d'un manque de connaissances et d'un grand nombre d'effets secondaires, elle n'est pas utilisée pour traiter les enfants.
Que faire en cas de forme plus grave d'herpès zoster ?
Dans les formes graves du virus de l'herpès zoster, le traitement par virostatiques seuls n'est pas toujours suffisant. L'association d'acyclovir et de corticostéroïdes (les corticostéroïdes seuls n'ont aucun intérêt) donne des résultats positifs. Administrés dans le muscle ou dans une veine, ils accélèrent l'évolution de la maladie, améliorent le traitement, soulagent la douleur.
Cependant, ils ne sont pas suffisants en tant qu'analgésique à eux seuls. En cas de douleurs sévères et de névralgies, il est recommandé d'ajouter un traitement analgésique (médicament contre la douleur) au patient.
Pour les douleurs durant la phase active de la maladie, les préparations ordinaires suffisent. Pour les douleurs insupportables, on utilise le tramadol. Ce médicament appartient à la classe des opioïdes, agit sur le système nerveux central et, en cas d'utilisation prolongée, il existe un risque d'accoutumance.
Le zona lui-même, son évolution désagréable et longue et, enfin, la névralgie en tant que complication douloureuse, réduisent la qualité de vie du patient.
Plus le nombre de rechutes est élevé, plus l'évolution est mauvaise et plus les névralgies et autres conséquences sont sévères, plus le patient est malheureux.
Dans certains cas, au moins pendant une poussée, un traitement antidépresseur est nécessaire. Il améliore l'état psychologique du patient et soulage la dépression, améliorant ainsi le vécu du patient.
Similaire