- webmd.com - Abcès
- my.clevelandclinic.org - Abcès
- sciencedirect.com - Abcès cutané
- researchgate.net - Abcès cutané bactérien
- healthline.com - Quelles sont les causes d'un abcès cutané ?
- prolekare.cz - Microbiote, immunité et maladies à médiation immunologique
Abcès cutané : qu'est-ce que c'est, quelles sont les causes et les symptômes d'une infection cutanée ?
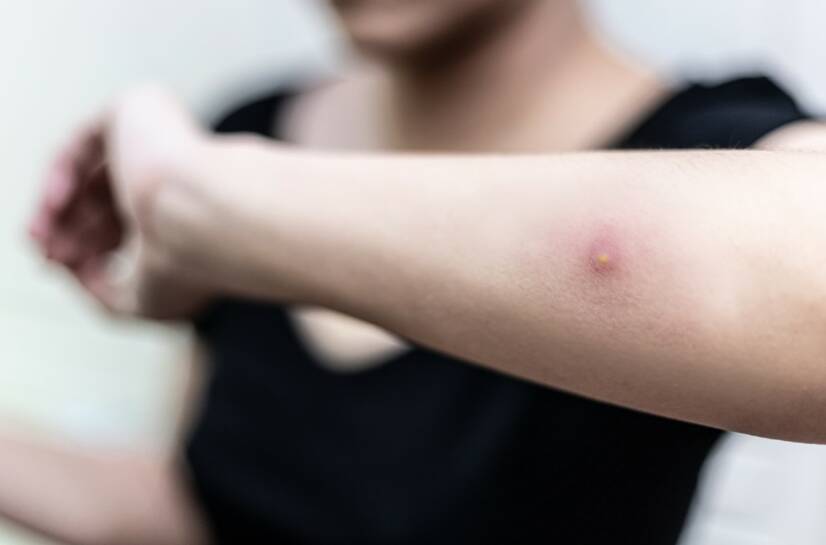
La plupart des patients sont diagnostiqués avec un abcès associé à des maladies internes, mais un abcès peut également affecter notre peau.
Symptômes les plus courants
- Douleurs cutanées
- Fièvre
- Augmentation de la température corporelle
- Éruption
- L'île
- Bourgeons
- Démangeaisons
- Peau rougie
- Winterreise
Caractéristiques
Un abcès cutané est une infection superficielle non compliquée de la peau.
Le tableau suivant donne des exemples d'infections cutanées compliquées et non compliquées
| Infections cutanées superficielles compliquées | Infections cutanées superficielles non compliquées |
| Syndrome staphylococcique de la peau écaillée (SSSS) | Furunkul |
| Défauts de pression infectés | Furoncle |
| Ulcère dans l'insuffisance veineuse chronique | Ecthyma |
| Infection du pied diabétique | Folliculite |
| Lymphangite | Abcès |
| Erysipèle | Impétigo |
| Hidradentis suppurativa |
Voir aussi :
Furoncle : Quelles sont les causes de l'inflammation de la peau ? + Qu'est-ce qu'un furoncle?
Campagnes
L'apparition d'une maladie infectieuse de la peau à la suite d'une exposition à un micro-organisme dépend
- du nombre de micro-organismes
- de la dose infectieuse
- la structure
- des processus métaboliques
- de la qualité des mécanismes de défense immunitaire innés et acquis, non spécifiques et spécifiques.
Les facteurs qui contribuent à la colonisation et à la multiplication des micro-organismes dans l'organisme sont notamment les suivants
- le contact avec la peau et les muqueuses
- l'adhésion à la cellule cible
- la lutte pour les facteurs nutritionnels et leur utilisation
- l'échappement aux mécanismes de défense spécifiques
- l'intrusion dans les cellules et les tissus de l'hôte.
Actuellement, on observe une augmentation des maladies cutanées associées à une dysbiose, qui peut être causée, chez une personne en bonne santé, par des traitements topiques inoffensifs, des produits cosmétiques ou l'utilisation de produits de nettoyage.
Dans la plupart des cas, les manifestations des maladies de la peau sont liées à une partie spécifique du corps, qui se caractérise par une certaine composition bactérienne.
Chaque personne possède une microflore unique.
Des facteurs tels que
- les différences géographiques (variations du rayonnement UV)
- le métier exercé
- le choix des vêtements
- les cosmétiques
- humidité élevée
- températures de l'air basses ou élevées
- le rayonnement UV
La peau est l'interface entre l'environnement et l'organisme. Elle constitue une barrière physique qui protège notre corps des attaques d'organismes étrangers ou de substances toxiques.
La peau est colonisée par une communauté microbienne variée (bactéries, champignons, virus et acariens).
Ces communautés microbiennes vivent à différents endroits du corps humain (visage, mains, aisselles). La plupart des bactéries se trouvent dans les cheveux sur la tête, dans les plis et dans les zones de transpiration accrue.
On trouve moins de bactéries dans les zones dites sèches (derrière l'oreille).
Qu'est-ce que la microflore cutanée ?
La microflore cutanée (microbiote) est le principal élément de la protection de la peau. Elle interagit avec le système immunitaire naturel. Ensemble, ils agissent comme une barrière contre l'attaque des agents pathogènes et contre la prolifération des agents pathogènes à la surface de la peau.
La microflore cutanée a également pour mission de décomposer la sueur et le sébum, de maintenir l'homéostasie naturelle de la peau et de produire des substances bactéricides. Elle protège ainsi notre peau contre le développement de maladies cutanées.
La microflore cutanée est composée de genres bactériens appartenant aux souches Actinobacteria, Firmicutes et Proteobacteria. Ces bactéries sont liées à des localisations spécifiques sur le corps humain.
La colonisation physiologique de la peau est principalement composée de Staphylococcus epidermidis, d'espèces de Propionibacterius et d'espèces de Corynebacterium.
Sur les sites recouverts de sébum, on trouve principalement des genres lipophiles de Propionibacterium.
Les zones humides de la peau sont principalement habitées par les genres Staphyloccocus et Corynebacterium.
Outre les bactéries, des champignons du genre Malassezia sont également présents sur notre corps. On les trouve principalement sur le tronc et les bras. D'autres genres de champignons sont également présents sur les pieds, raison pour laquelle diverses infections sont le plus souvent observées sur les pieds.
La communauté microbienne peut être divisée en deux groupes :
- les microbes résidents - un groupe stable de bactéries. Leur présence sur le corps est constante. Ils sont bénéfiques pour l'homme (l'hôte)
- les microbes transitoires, qui contaminent la peau de façon passagère et dont la quantité et la proportion dépendent de la charge microbienne de l'environnement.
Saviez-vous que...
Staphylococcus epidermidis représente plus de 90 % de la flore cutanée, tandis que Staphylococcus aureus et d'autres souches de bactéries constituent les 10 % restants.
Les infections cutanées sont principalement causées par des bactéries à Gram positif. Le staphylocoque doré est l'agent pathogène le plus courant et est à l'origine de diverses maladies cutanées (cellulite, abcès et infections de plaies).
Les streptocoques du groupe A (Str. pyogenes) sont à l'origine de la fasciite nécrosante. Les streptocoques du groupe B (Str. agalactiae) affectent principalement les diabétiques.
Pseudomonas aeruginosa est à l'origine d'anomalies au niveau des pieds, principalement en cas de maladie artérielle périphérique, de plaies par arme blanche et chez les patients ayant subi une hydrothérapie.
Quand le risque de développer un abcès cutané est-il plus élevé ?
Les facteurs de risque de développer un abcès cutané sont les suivants
- un système immunitaire affaibli
- le diabète
- troubles du métabolisme
- maladies chroniques de la peau (acné, eczéma)
- le tabagisme
- l'obésité
- contact étroit avec une personne atteinte d'une infection staphylococcique.
Les facteurs mineurs comprennent
- les virus
- les parasites
- les champignons
- la tuberculose
Voir aussi :
Moisissures parasitaires, candidose : les moisissures cutanées peuvent-elles endommager les organes ?
Symptomes
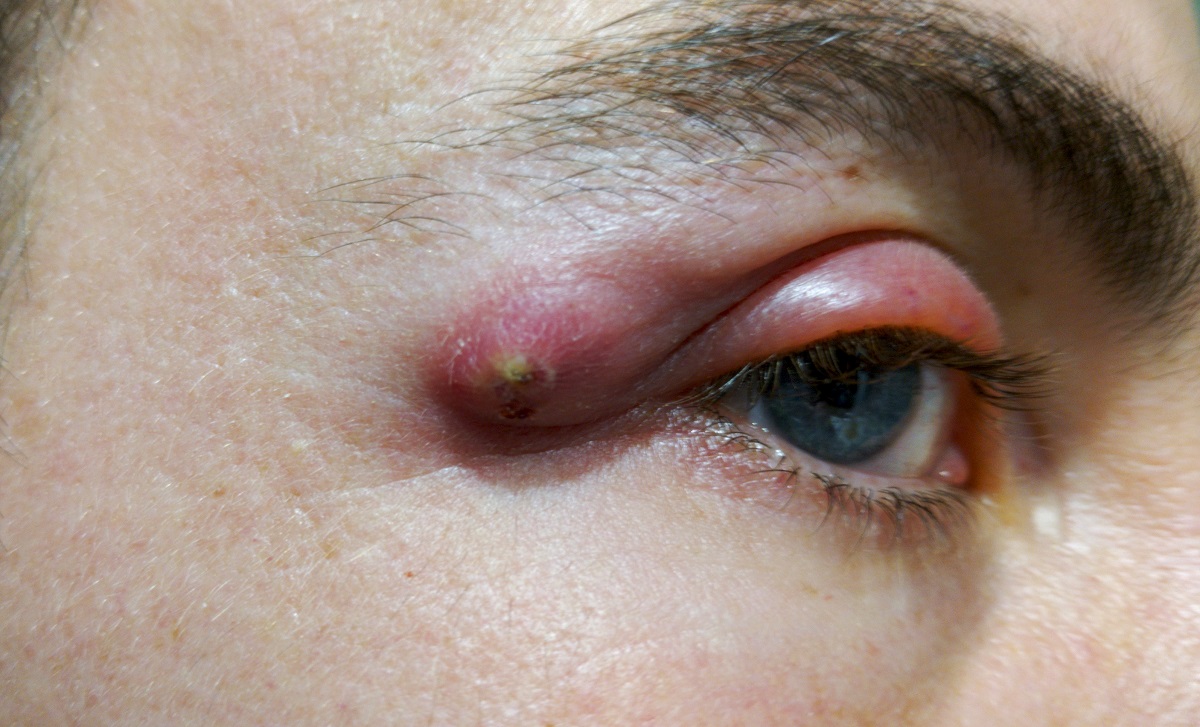
Dans certains cas, des symptômes généraux peuvent également se manifester :
- fièvre
- frissons
- faiblesse
- malaise
- manque d'appétit
L'intensité des symptômes dépend de la localisation de l'abcès : s'il est situé sous la peau, il se présente sous la forme d'une masse douloureuse suintant du pus.
S'il est situé en profondeur, il provoque un dysfonctionnement d'un organe ou d'un tissu ; dans ce cas, le patient présente une température corporelle élevée.
Un abcès cutané peut se former n'importe où sur la peau, notamment aux endroits suivants
- le dos
- le visage
- la poitrine
- les fesses
Dans certains cas, un abcès peut entraîner de graves complications, notamment
- fièvre
- gonflement des ganglions lymphatiques
- propagation de l'infection à d'autres zones
- empoisonnement du sang
- endocardite
- développement d'abcès multiples
- nécrose des tissus dans la zone de l'abcès
- infection osseuse aiguë
Diagnostics
Le diagnostic de la maladie est basé sur
- les antécédents médicaux
- le tableau clinique
- l'état général du patient
- la présence de paramètres inflammatoires
Cours
Le pronostic de la maladie est incertain et dépend de plusieurs facteurs :
- l'état général du patient
- d'autres maladies internes
- la précocité du traitement
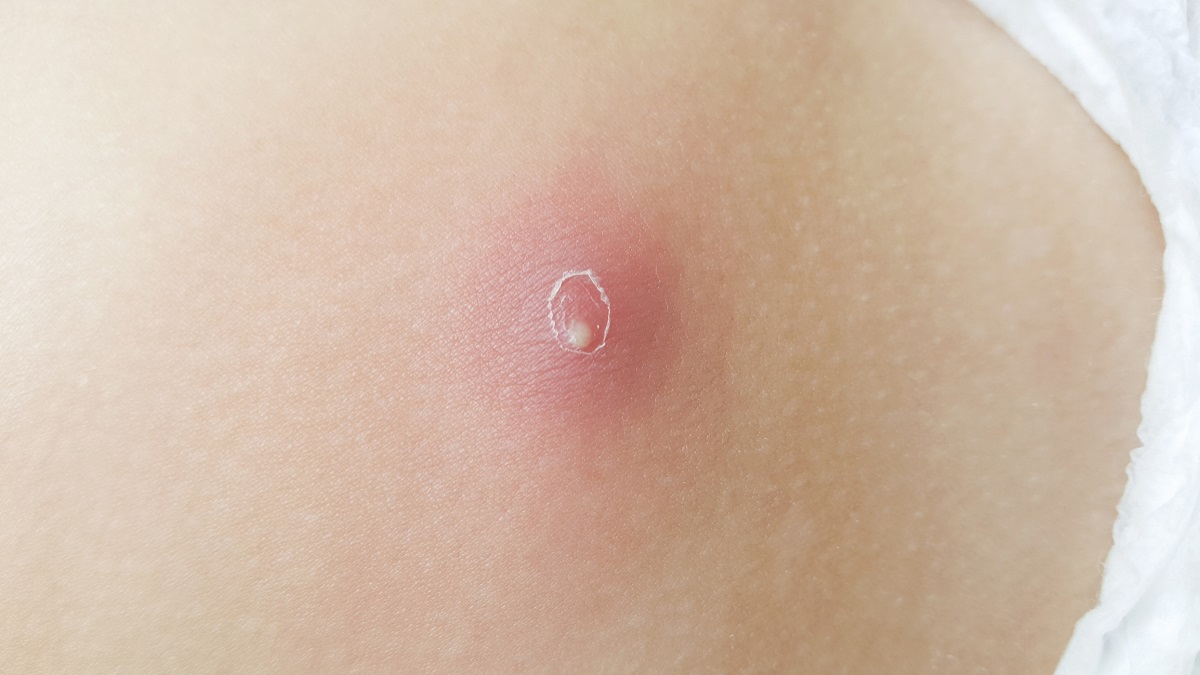
Traitement : Abcès cutané
Traitement des abcès cutanés : chirurgie, médicaments, antibiotiques + topique
Voir plusAbcès cutané est traité par
Autres noms
Ressources intéressantes